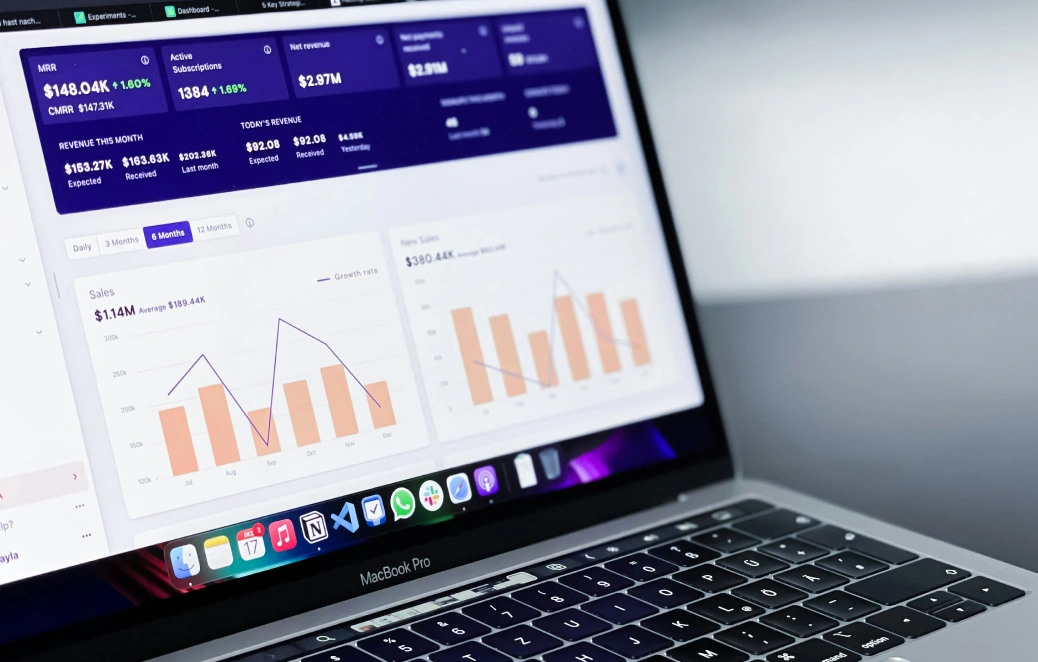
कृत्रिम बुद्धिमत्ता (एआई) स्वास्थ्य देखभाल में बदलाव ला रही है, लेकिन यह ऐसे जोखिमों के साथ आती है जिनके लिए सावधानीपूर्वक प्रबंधन की आवश्यकता होती है। चिकित्सा उपकरणों में एआई उन्नत नैदानिक क्षमताएं, वैयक्तिकृत उपचार और नैदानिक डेटा से निरंतर सीखने की पेशकश करता है। हालाँकि, इसकी गतिशील प्रकृति एल्गोरिथम पूर्वाग्रह, प्रदर्शन में गिरावट (मॉडल बहाव), और साइबर सुरक्षा कमजोरियों जैसी चुनौतियों का परिचय देती है। ये मुद्दे सीधे रोगी की सुरक्षा को प्रभावित कर सकते हैं, जिससे संरचित जोखिम प्रबंधन महत्वपूर्ण हो जाता है।
मुख्य आकर्षण:
इन्हें संबोधित करने के लिए, एफडीए जैसे नियामकों ने पूर्व निर्धारित परिवर्तन नियंत्रण योजनाएं (पीसीसीपी) और गुड मशीन लर्निंग प्रैक्टिस (जीएमएलपी) जैसे ढांचे स्थापित किए हैं। ये सुनिश्चित करते हैं कि एआई सिस्टम अपने पूरे जीवनचक्र में सुरक्षित और प्रभावी बने रहें। डिवाइस की विश्वसनीयता और अनुपालन बनाए रखने के लिए एनआईएसटी एआई जोखिम प्रबंधन फ्रेमवर्क और निरंतर वास्तविक समय की निगरानी जैसे जोखिम मूल्यांकन उपकरण महत्वपूर्ण हैं।
निर्माताओं को उच्च-गुणवत्ता, विविध प्रशिक्षण डेटा को प्राथमिकता देनी चाहिए, मॉडल बहाव के खिलाफ सुरक्षा उपायों को लागू करना चाहिए और साइबर सुरक्षा प्रोटोकॉल स्थापित करना चाहिए। इन रणनीतियों को एकीकृत करके, स्वास्थ्य सेवा संगठन सुरक्षा के साथ नवाचार को संतुलित कर सकते हैं, यह सुनिश्चित करते हुए कि एआई-संचालित उपकरण विश्वसनीय परिणाम प्रदान करते हैं।
चिकित्सा उपकरणों में एआई जोखिम श्रेणियाँ: चुनौतियाँ और रोगी सुरक्षा प्रभाव
एआई-संचालित चिकित्सा उपकरण निश्चित "अगर-तब" नियमों के बजाय डेटा-संचालित निर्णय लेने पर भरोसा करते हुए गतिशील रूप से काम करते हैं। यह बदलाव तीन प्रमुख जोखिम क्षेत्रों का परिचय देता है जिन्हें निर्माताओं को सुरक्षा और प्रभावशीलता सुनिश्चित करने के लिए संबोधित करना चाहिए। नीचे, हम इन जोखिमों और उनके संभावित परिणामों का पता लगाते हैं।
एआई चिकित्सा उपकरणों की विश्वसनीयता उनके प्रशिक्षण डेटा की गुणवत्ता और विविधता पर निर्भर करती है। जब डेटासेट रोगियों की एक विस्तृत श्रृंखला का प्रतिनिधित्व करने में विफल हो जाते हैं - नस्ल, जातीयता, आयु, लिंग और नैदानिक संदर्भों तक - एल्गोरिदम पक्षपाती परिणाम दे सकते हैं, जिससे संभावित रूप से कम प्रतिनिधित्व वाले समूहों के लिए असुरक्षित परिणाम हो सकते हैं। यह न केवल निष्पक्षता संबंधी चिंताओं को बढ़ाता है बल्कि स्वास्थ्य संबंधी असमानताओं को बढ़ाकर रोगी की सुरक्षा के लिए वास्तविक जोखिम भी पैदा करता है।
पूर्वाग्रह विभिन्न स्रोतों से उत्पन्न हो सकता है, जैसे अधूरा या असंगत डेटा, चयन पूर्वाग्रह जब प्रशिक्षण डेटा वास्तविक दुनिया की आबादी को प्रतिबिंबित नहीं करता है, और डेटा संग्रह के दौरान पेश किए गए अंतर्निहित पूर्वाग्रह। अतिरिक्त कारक, जैसे प्रॉक्सी चर और भ्रमित करने वाले प्रभाव, मॉडल सटीकता को और विकृत कर सकते हैं।
__XLATE_8__
"एआई घटक प्रणालियों का प्रदर्शन और सुरक्षा मूल रूप से एआई एल्गोरिदम के प्रशिक्षण, सत्यापन और स्वतंत्र परीक्षण के लिए उपयोग किए जाने वाले उच्च-गुणवत्ता, विश्वसनीय डेटा सेट पर निर्भर करती है।" - एमडीसीजी, 2025
उदाहरण के लिए, एआई द्वारा संचालित निरंतर ग्लूकोज मॉनिटर को लें। इन उपकरणों ने हाइपोग्लाइसेमिक घटनाओं की भविष्यवाणी करने में 98.5% तक की सटीकता दर हासिल की है। हालाँकि, संभावित पूर्वाग्रहों को दूर करने के लिए चल रही निगरानी के बिना, वे गलत अलर्ट उत्पन्न कर सकते हैं जो मधुमेह रोगियों को जोखिम में डालते हैं। प्रशिक्षण डेटासेट में जनसांख्यिकीय प्रतिनिधित्व सुनिश्चित करना और मजबूत डेटा प्रबंधन प्रथाओं को लागू करना ऐसे खतरों को कम करने के लिए महत्वपूर्ण है।
पारंपरिक सॉफ़्टवेयर के विपरीत, AI सिस्टम नए डेटा के साथ अनुकूलित और विकसित होते हैं। यह अनुकूलनशीलता, शक्तिशाली होते हुए भी, मॉडल बहाव के जोखिम का परिचय देती है - जहां सिस्टम का प्रदर्शन बिगड़ जाता है क्योंकि वास्तविक दुनिया की स्थितियां उस वातावरण से विचलित हो जाती हैं जिसमें इसे शुरू में प्रशिक्षित किया गया था। स्वचालित अपडेट करने वाली अनुकूली प्रणालियाँ प्रत्यक्ष मानवीय निरीक्षण के बिना भी अपने मान्य प्रदर्शन से भटक सकती हैं।
इसे कम करने के लिए, निर्माता पूर्वनिर्धारित परिवर्तन नियंत्रण योजनाओं (पीसीसीपी) की ओर रुख कर रहे हैं, जो सुरक्षित अपडेट सुनिश्चित करने के लिए विशिष्ट परिवर्तनों और प्रोटोकॉल की रूपरेखा तैयार करते हैं। प्रभावी जीवनचक्र प्रबंधन अपरिहार्य होता जा रहा है। सितंबर 2025 तक, एफडीए ने पहले ही 1,350 से अधिक एआई-सक्षम उपकरणों को अधिकृत कर दिया था, जो निरंतर निगरानी और मजबूत परिवर्तन प्रबंधन रणनीतियों के महत्व को रेखांकित करता है।
जैसे-जैसे चिकित्सा उपकरणों में कनेक्टिविटी बढ़ती है, वैसे-वैसे साइबर हमलों का खतरा भी बढ़ता है। प्रतिकूल हमले गलत एआई आउटपुट को ट्रिगर करने के लिए इनपुट डेटा में हेरफेर कर सकते हैं, जबकि डेटा उल्लंघन संवेदनशील रोगी जानकारी को उजागर कर सकते हैं और मॉडल अखंडता से समझौता कर सकते हैं। कुछ एआई सिस्टम की अपारदर्शी "ब्लैक बॉक्स" प्रकृति से समझौता किए गए मॉडल या अविश्वसनीय परिणामों का पता लगाना और भी कठिन हो सकता है।
इन खतरों से निपटने के लिए निर्माताओं को एक सुरक्षित उत्पाद विकास ढांचा (एसपीडीएफ) अपनाना चाहिए। यह दृष्टिकोण डिवाइस के पूरे जीवनचक्र में साइबर सुरक्षा उपायों को एकीकृत करता है, जिसमें डेटा ट्रांसमिशन चैनलों को सुरक्षित करना, मजबूत प्रमाणीकरण प्रणालियों का उपयोग करना, विसंगतियों की निगरानी करना और नैदानिक प्रदर्शन को प्रभावित किए बिना तुरंत सुरक्षा पैच तैनात करना शामिल है। जैसे-जैसे स्वास्थ्य सेवा प्रणालियाँ तेजी से आपस में जुड़ती जा रही हैं, एक डिवाइस की कमजोरियाँ पूरे नेटवर्क में व्याप्त हो सकती हैं, जिससे जोखिम बढ़ सकते हैं।
इन चुनौतियों से निपटने के लिए डिवाइस की कार्यक्षमता और रोगी सुरक्षा दोनों की सुरक्षा के लिए निरंतर जोखिम मूल्यांकन और सक्रिय शमन रणनीतियों की आवश्यकता होती है।
निर्माताओं को एआई से संबंधित जोखिमों को प्रभावी ढंग से पहचानने और संबोधित करने के लिए अच्छी तरह से संरचित रणनीतियों की आवश्यकता होती है। पहले चर्चा किए गए नियामक मानकों के आधार पर, ये ढाँचे चल रहे जोखिम प्रबंधन के लिए कार्रवाई योग्य कदम प्रदान करते हैं। वे प्रौद्योगिकी को आगे बढ़ाने और सुरक्षा बनाए रखने के बीच संतुलन बनाते हैं, जिससे कंपनियों को हर अपडेट के लिए नए एप्लिकेशन सबमिट किए बिना अपने एल्गोरिदम को अनुकूलित करने की अनुमति मिलती है। ये दृष्टिकोण एआई सॉफ़्टवेयर में सक्रिय रूप से जोखिमों का मूल्यांकन करने के लिए एक स्पष्ट मार्ग प्रदान करते हैं।
पूर्वनिर्धारित परिवर्तन नियंत्रण योजना (पीसीसीपी) एआई चिकित्सा उपकरणों में जोखिमों के प्रबंधन के लिए एक महत्वपूर्ण उपकरण के रूप में उभरी है। यह ढांचा निर्माताओं को हर अपडेट के लिए नए मार्केटिंग सबमिशन की आवश्यकता के बिना एआई-सक्षम सॉफ़्टवेयर में नियोजित संशोधनों की रूपरेखा तैयार करने और अनुमोदन प्राप्त करने में सक्षम बनाता है। पीसीसीपी तीन आवश्यक घटकों के माध्यम से संचालित होता है:
"One of the greatest potential benefits of AI and ML resides in the ability to improve model performance through iterative modifications, including by learning from real-world data." – U.S. Food and Drug Administration
"One of the greatest potential benefits of AI and ML resides in the ability to improve model performance through iterative modifications, including by learning from real-world data." – U.S. Food and Drug Administration
एनआईएसटी एआई जोखिम प्रबंधन ढांचा (एआई आरएमएफ) चार प्रमुख कार्यों पर ध्यान केंद्रित करके इसे पूरा करता है: शासन (जोखिम-जागरूक संस्कृति को बढ़ावा देना), मानचित्र (जोखिमों और उनके प्रभावों की पहचान करना), माप (मात्रात्मक या गुणात्मक तरीकों के माध्यम से जोखिमों का मूल्यांकन करना), और प्रबंधन (उनकी संभावना और प्रभाव के आधार पर जोखिमों को प्राथमिकता देना और संबोधित करना)।
एक अन्य दृष्टिकोण, एफडीए का जोखिम-आधारित विश्वसनीयता मूल्यांकन ढांचा, सात-चरणीय प्रक्रिया प्रस्तुत करता है। इसकी शुरुआत उपयोग के संदर्भ (सीओयू) को परिभाषित करने और मॉडल के प्रभाव और उसके निर्णयों के परिणामों की जांच करके जोखिमों का आकलन करने से होती है। यह ढांचा सुनिश्चित करता है कि एआई मॉडल का प्रदर्शन उसके इच्छित उद्देश्य के अनुरूप हो।
"Credibility refers to trust, established through the collection of credibility evidence, in the performance of an AI model for a particular COU." – FDA
"Credibility refers to trust, established through the collection of credibility evidence, in the performance of an AI model for a particular COU." – FDA
जनवरी 2025 में, इंटरनेशनल मेडिकल डिवाइस रेगुलेटर्स फोरम (आईएमडीआरएफ) ने गुड मशीन लर्निंग प्रैक्टिस (जीएमएलपी) के लिए 10 मार्गदर्शक सिद्धांत पेश किए। कुल उत्पाद जीवनचक्र (टीपीएलसी) दृष्टिकोण गुणवत्ता और उत्कृष्टता के प्रति प्रतिबद्धता को बढ़ावा देने, प्रीमार्केट विकास से पोस्टमार्केट प्रदर्शन तक जोखिमों के प्रबंधन पर जोर देता है। एक बार जोखिमों का आकलन हो जाने के बाद, लक्षित शमन रणनीतियाँ महत्वपूर्ण हो जाती हैं।
प्रभावी जोखिम शमन मजबूत डेटा प्रबंधन से शुरू होता है। प्रशिक्षण और परीक्षण डेटासेट दोनों प्रासंगिक होने चाहिए - नस्ल, जातीयता, रोग की गंभीरता, लिंग और उम्र जैसे कारकों का प्रतिनिधित्व करने वाले - और विश्वसनीय, जिसका अर्थ सटीक, पूर्ण और पता लगाने योग्य होना चाहिए। स्वतंत्र डेटा सोर्सिंग सुनिश्चित करने के लिए प्रशिक्षण, ट्यूनिंग और परीक्षण डेटासेट को अलग करना आवश्यक है।
एल्गोरिथम पूर्वाग्रह से निपटने के लिए, निर्माताओं को जनसांख्यिकीय उपसमूहों में प्रदर्शन का आकलन करना चाहिए और पुष्टि करनी चाहिए कि प्रशिक्षण डेटा इच्छित उपयोग आबादी को दर्शाता है। मॉडल बहाव को संबोधित करने के लिए, यह निर्धारित करने के लिए प्रदर्शन ट्रिगर स्थापित किया जाना चाहिए कि पुन: प्रशिक्षण या हस्तक्षेप कब आवश्यक है।
ह्यूमन-इन-द-लूप (HITL) परीक्षण उन परिदृश्यों में महत्वपूर्ण है जहां AI आउटपुट नैदानिक निर्णयों को प्रभावित करते हैं। परीक्षण और सत्यापन के दौरान चिकित्सकों को शामिल करना वास्तविक दुनिया के अनुप्रयोगों में मॉडल की सुरक्षा और प्रभावशीलता सुनिश्चित करता है। इसके अतिरिक्त, उपयोगकर्ता इंटरफ़ेस को एआई सिस्टम के इच्छित उपयोग, सीमाओं और इसके विकास के दौरान उपयोग किए गए डेटा की विशेषताओं को स्पष्ट रूप से रेखांकित करना चाहिए।
साइबर सुरक्षा जोखिमों को कम करने के लिए, निर्माताओं को डेटा ट्रांसमिशन के लिए एन्क्रिप्शन, मजबूत प्रमाणीकरण प्रोटोकॉल और विसंगतियों के लिए निरंतर निगरानी लागू करनी चाहिए। पीसीसीपी ढांचा कठोर सत्यापन और सत्यापन प्रक्रियाओं को भी अनिवार्य करता है, जिससे यह सुनिश्चित होता है कि अपडेट - चाहे वैश्विक हों या स्थानीय - सुरक्षित और प्रभावी ढंग से प्रबंधित किए जाते हैं।
निर्माता उच्च जोखिम वाले उपकरणों के लिए पीसीसीपी पर फीडबैक के लिए एफडीए के क्यू-सबमिशन प्रोग्राम का लाभ उठा सकते हैं। अनुमोदित पीसीसीपी का अनुपालन न करने, जैसे कि पुन: प्रशिक्षण या प्रदर्शन मानदंडों को पूरा करने में विफल रहने पर, डिवाइस को एफडी एंड सी अधिनियम के तहत "मिलावटी और गलत ब्रांडेड" माना जा सकता है। गतिशील नैदानिक सेटिंग्स में रोगी की सुरक्षा बनाए रखने के लिए ये रूपरेखा और शमन रणनीतियाँ आवश्यक हैं।
एक बार जब एआई-संचालित चिकित्सा उपकरण तैनात हो जाते हैं, तो ध्यान चल रहे जोखिम प्रबंधन पर केंद्रित हो जाता है। मॉडल ड्रिफ्ट जैसी चुनौतियों से निपटने और उपकरणों की सुरक्षा और प्रभावशीलता बनाए रखने को सुनिश्चित करने के लिए यह निरंतर निरीक्षण आवश्यक है। कुल उत्पाद जीवनचक्र दृष्टिकोण एक महत्वपूर्ण भूमिका निभाता है, यह निगरानी करता है कि नियामक मानकों के अनुपालन का समर्थन करते हुए ये उपकरण वास्तविक दुनिया के परिदृश्यों में कैसा प्रदर्शन करते हैं। स्थापित जोखिम मूल्यांकन प्रथाओं पर निर्माण करके, निरंतर निगरानी यह सुनिश्चित करती है कि उपकरण अपने विकास के दौरान निर्धारित सुरक्षा और प्रभावकारिता मानकों को पूरा करते रहें।
एआई मॉडल को एक अनोखी चुनौती का सामना करना पड़ता है जिसे मॉडल ड्रिफ्ट के नाम से जाना जाता है, जहां वास्तविक दुनिया का डेटा विकसित होने और प्रशिक्षण डेटा से अलग होने के कारण समय के साथ उनका प्रदर्शन ख़राब हो सकता है। इसे स्वीकार करते हुए, इंटरनेशनल मेडिकल डिवाइस रेगुलेटर्स फोरम (IMDRF) गुड मशीन लर्निंग प्रैक्टिस (GMLP) के सिद्धांत 10 में प्रदर्शन के लिए सक्रिय रूप से निगरानी किए जाने वाले तैनात मॉडल की आवश्यकता पर जोर देता है, जिसमें पुन: प्रशिक्षण जोखिमों को सावधानीपूर्वक प्रबंधित किया जाता है।
Real-time monitoring is a key component of post-market surveillance. It continuously evaluates an AI device's accuracy and reliability against pre-established acceptance criteria outlined in its Modification Protocol. If performance metrics fall below these thresholds, it indicates a deviation from the authorized Predetermined Change Control Plan (PCCP). Effective monitoring systems track critical metrics like sensitivity, specificity, and positive predictive value, with the level of scrutiny tailored to the device’s risk profile. Manufacturers must also define clear performance triggers in their Algorithm Change Protocol (ACP) to determine when intervention, such as re-training, is necessary.
__XLATE_28__
"सॉफ्टवेयर में एआई/एमएल का सबसे बड़ा लाभ वास्तविक दुनिया के उपयोग और अनुभव से सीखने की क्षमता और अपने प्रदर्शन को बेहतर बनाने की क्षमता में निहित है"।
हालाँकि, इस अनुकूलनशीलता के लिए मजबूत सुरक्षा उपायों की आवश्यकता है। मॉनिटरिंग सिस्टम को स्वचालित रूप से विफलताओं का पता लगाने की आवश्यकता होती है और यदि आवश्यक हो, तो डिवाइस को स्थिर संस्करण में वापस लाएं या संभावित असुरक्षित परिवर्तनों को रोकें। गंभीर निदान या उपचार में उपयोग किए जाने वाले उच्च जोखिम वाले उपकरणों के लिए, निष्पक्ष मूल्यांकन सुनिश्चित करने के लिए स्वतंत्र विशेषज्ञों द्वारा नैदानिक मूल्यांकन परिणामों की समीक्षा की जानी चाहिए।
निगरानी को और बढ़ाने के लिए, निर्माता वास्तविक-विश्व प्रदर्शन डेटा (आरडब्ल्यूपीडी) एकत्र कर सकते हैं। इस डेटा में सुरक्षा रिकॉर्ड, प्रदर्शन परिणाम और उपयोगकर्ता प्रतिक्रिया शामिल है, जो विभिन्न नैदानिक सेटिंग्स में डिवाइस कैसे संचालित होता है, इसकी अंतर्दृष्टि प्रदान करता है। इसके अतिरिक्त, संस्करण नियंत्रण और सभी परिवर्तनों का विस्तृत दस्तावेज़ीकरण बनाए रखने से एक स्पष्ट ऑडिट ट्रेल बनता है। यह न केवल नियामक अनुपालन का समर्थन करता है बल्कि प्रदर्शन संबंधी मुद्दों को कुशलतापूर्वक पहचानने और उनका समाधान करने में भी मदद करता है।
इन परिवर्तनों का सावधानीपूर्वक दस्तावेजीकरण करके, निर्माता निरंतर निगरानी को कार्रवाई योग्य कदमों में बदल सकते हैं जो सुरक्षा और अनुपालन को बढ़ाते हैं।
नियामक आवश्यकताओं को पूरा करने और पारदर्शी ऑडिट ट्रेल्स को बनाए रखने के लिए संशोधनों, प्रदर्शन मूल्यांकन और विचलन का सटीक और सुसंगत दस्तावेज़ीकरण महत्वपूर्ण है।
Prompts.ai AI वर्कफ़्लो के लिए एंटरप्राइज़-ग्रेड गवर्नेंस टूल और स्वचालित ऑडिट ट्रेल्स की पेशकश करके इस प्रक्रिया को सरल बनाता है। एक एकीकृत इंटरफ़ेस के माध्यम से, निर्माता एक सुरक्षित, केंद्रीकृत वातावरण के भीतर मॉडल परिवर्तनों का दस्तावेजीकरण कर सकते हैं, प्रदर्शन मेट्रिक्स को ट्रैक कर सकते हैं और 35 से अधिक प्रमुख बड़े भाषा मॉडल में संस्करण नियंत्रण का प्रबंधन कर सकते हैं। ये सुविधाएँ वास्तविक समय में फिनऑप्स लागत नियंत्रण प्रदान करते हुए सुसंगत दस्तावेज़ीकरण प्रथाओं को सुनिश्चित करती हैं, जिससे संगठनों को पारदर्शिता और रिपोर्टिंग मानकों के नियामकों की मांग को पूरा करने में मदद मिलती है।
The platform’s audit trail capabilities align with Quality System regulations (21 CFR Part 820), which require manufacturers to maintain a detailed "change history" and rigorous version control within the device master record. For organizations managing PCCPs across multiple AI-enabled devices, Prompts.ai’s centralized governance framework streamlines compliance by making all modifications, performance evaluations, and risk assessments easily accessible for regulatory reviews. This approach not only ensures transparency but also fosters trust among regulators and healthcare providers, allowing teams to concentrate on innovation without being bogged down by administrative tasks.
AI-powered medical devices that continuously learn demand a dynamic approach to risk management. The Total Product Lifecycle (TPLC) framework addresses this need by focusing on safety from the design phase all the way through real-world implementation. This method acknowledges that managing AI risks isn’t a one-time task but an ongoing process throughout the device’s lifespan. By connecting the dots between initial design and real-world application, the TPLC framework lays the groundwork for continuous regulatory and clinical integration.
नियामक दिशानिर्देशों के हालिया अपडेट, जैसे कि संशोधित पीसीसीपी और जीएमएलपी, निर्माताओं को उनकी प्रौद्योगिकियों को आगे बढ़ाने के लिए स्पष्ट रास्ते प्रदान करते हैं।
__XLATE_36__
"हमारा दृष्टिकोण यह है कि उचित रूप से अनुरूपित नियामक निरीक्षण के साथ, एआई/एमएल-आधारित SaMD सुरक्षित और प्रभावी सॉफ़्टवेयर कार्यक्षमता प्रदान करेगा जो रोगियों को मिलने वाली देखभाल की गुणवत्ता में सुधार करेगा।" - एफडीए
एआई-सक्षम उपकरणों में विश्वास कायम करने के लिए नियामक मानकों को पूरा करने से कहीं अधिक की आवश्यकता है - यह पारदर्शिता पर निर्भर करता है। पूर्वाग्रह जैसे मुद्दों से निपटना, मॉडल बहाव की निगरानी करना और परिवर्तनों का पूरी तरह से दस्तावेजीकरण करना बाजार के बाद की निगरानी के आवश्यक घटक हैं। जो कंपनियां इन प्रथाओं को आईएसओ 13485 जैसे स्थापित गुणवत्ता प्रबंधन प्रणाली मानकों के साथ संरेखित करती हैं, वे जोखिम-आधारित निर्णय लेने के लिए एक मजबूत आधार तैयार करती हैं, जिससे निर्माताओं, चिकित्सकों और रोगियों सहित सभी हितधारकों को लाभ होता है।
The transition from static, "locked" algorithms to adaptive, continuously learning systems brings both opportunity and responsibility. When paired with ongoing surveillance, these strategies ensure that safety remains a priority over time. By adopting comprehensive risk management approaches aligned with the TPLC framework, healthcare organizations can fully leverage AI's potential while keeping patient safety at the forefront at every stage of a device’s lifecycle.
निर्माता विविध और प्रतिनिधि प्रशिक्षण डेटासेट के साथ शुरुआत करके एआई चिकित्सा उपकरणों में एल्गोरिथम पूर्वाग्रह को संबोधित करने के लिए सार्थक कदम उठा सकते हैं। इन डेटासेट में उम्र, लिंग, जातीयता और नैदानिक उपसमूहों में भिन्नता सहित रोगी जनसांख्यिकी की एक विस्तृत श्रृंखला शामिल होनी चाहिए। इस विविधता को सुनिश्चित करने से कम प्रतिनिधित्व का जोखिम कम हो जाता है, जिससे पक्षपाती परिणाम हो सकते हैं।
Before deployment, it’s essential to test for bias using statistical measures, such as analyzing differences in sensitivity or false-positive rates across groups. This proactive approach helps identify and address potential disparities early. Once the device is in use, continuous monitoring of its real-world performance across all subpopulations is crucial. If any discrepancies emerge, manufacturers can recalibrate or retrain the algorithm using updated, more representative data.
पारदर्शिता भी एक महत्वपूर्ण भूमिका निभाती है। डेटा स्रोतों, प्रीप्रोसेसिंग विधियों और मॉडल प्रशिक्षण प्रक्रियाओं के व्यापक दस्तावेज़ीकरण को बनाए रखते हुए, निर्माता संपूर्ण ऑडिट सक्षम करते हैं और विश्वास को बढ़ावा देते हैं। ये प्रथाएं सुरक्षित और अधिक न्यायसंगत एआई चिकित्सा उपकरणों के विकास में योगदान देती हैं, जिससे यह सुनिश्चित होता है कि वे सभी रोगी समूहों में विश्वसनीय रूप से प्रदर्शन करें।
एआई-संचालित चिकित्सा उपकरणों में मॉडल बहाव के प्रबंधन के लिए सुरक्षा और प्रदर्शन बनाए रखने के लिए निरंतर सतर्कता की आवश्यकता होती है। तैनाती के दौरान इनपुट सुविधाओं और मॉडल आउटपुट दोनों के लिए स्पष्ट आधारभूत प्रदर्शन मेट्रिक्स और संदर्भ वितरण सेट करके प्रारंभ करें। वहां से, प्रमुख संकेतकों पर कड़ी नजर रखें, जैसे भविष्यवाणी पैटर्न में बदलाव, इनपुट सुविधाओं में बदलाव, आत्मविश्वास का स्तर, और - जब संभव हो - सटीकता या त्रुटि दर।
When a metric crosses a predefined threshold (for instance, a drop in accuracy or a noticeable shift in data), trigger an alert to investigate further. Conduct a root-cause analysis to determine the type of drift - whether it’s related to data, concepts, or covariates. After identifying the issue, retrain or fine-tune the model using recent, representative datasets. Make sure to validate the updated model thoroughly, and only redeploy it after confirming it meets all safety and compliance standards.
Every drift event, analysis, and corrective action should be documented as part of the device’s lifecycle management. Adhering to a Predetermined Change Control Plan (PCCP) is critical for regulatory compliance. This plan provides a structured approach for monitoring, retraining, and implementing updates safely, ensuring that manufacturers can uphold patient safety and model reliability in practical, real-world applications.
एआई-संचालित चिकित्सा उपकरणों में प्रभावी साइबर सुरक्षा रोगी की सुरक्षा और डिवाइस के पूरे जीवनचक्र में डेटा अखंडता की रक्षा के लिए आवश्यक है। इसे प्राप्त करने के लिए, व्यापक खतरे और भेद्यता आकलन से शुरू करते हुए, कई सर्वोत्तम प्रथाओं का पालन किया जाना चाहिए। आराम और पारगमन दोनों समय डेटा के लिए एन्क्रिप्शन के साथ-साथ सुरक्षित सॉफ्टवेयर विकास प्रथाएं, जोखिमों को कम करने में महत्वपूर्ण भूमिका निभाती हैं। इसके अतिरिक्त, मजबूत सुरक्षा सुनिश्चित करने के लिए मजबूत प्रमाणीकरण प्रोटोकॉल, भूमिका-आधारित पहुंच नियंत्रण और नियमित कोड समीक्षाएं आवश्यक हैं।
निर्माताओं को सुरक्षित पैच प्रबंधन को भी प्राथमिकता देनी चाहिए और तैनाती के बाद एआई मॉडल को सुरक्षित रूप से अपडेट करने के लिए तंत्र स्थापित करना चाहिए। असामान्य गतिविधि के लिए निरंतर निगरानी, नियमित भेद्यता स्कैन और स्पष्ट रूप से उल्लिखित घटना प्रतिक्रिया योजना उल्लंघन की स्थिति में त्वरित कार्रवाई करने में सक्षम बनाती है। नेटवर्क विभाजन एक और महत्वपूर्ण रणनीति है, क्योंकि यह चिकित्सा उपकरण ट्रैफ़िक को अन्य आईटी प्रणालियों से अलग करता है, जिससे संभावित खतरों का जोखिम कम हो जाता है। इन उपायों को मिलाकर, निर्माता यह सुनिश्चित कर सकते हैं कि एआई-संचालित चिकित्सा उपकरण सुरक्षित, भरोसेमंद और अनुपालनशील रहें।